
施設在宅の現場では、認知症患者に悩んだことある方はほとんどかと思います。
認知症というのは、もの忘れと混同しがちですが単なる記憶障害とは異なります。
| もの忘れ | 認知症 |
|---|---|
| 出来事の一部を忘れる | 出来事がなかったかのように全てを忘れる |
| 忘れたことを自覚している | 忘れたことに気づかない |
| ヒントを言うと気づく | ヒントを言ってもわからない |
| 判断力は低下しない [会計時に細かいお金も出してくれる] |
判断力が低下する [会計時、1000円札だけなど小銭を使わない] |
また、うつ病やせん妄との違いも示しておきます。
| うつ病 | 認知症 |
|---|---|
| 自分の症状を強調・誇張する | 症状を過小評価する |
| 自分が悪いと自分を責める[自責的・自罰的] | 他の人を責める[他罰的] |
| 日内変動がある | 日内変動はない |
| わからないと答える | 嘘をつく、他の人を責める |
| せん妄 | 認知症 |
|---|---|
| 急激に症状が出現する | 徐々に発症する |
| 夜に増悪することが多い | 日内変動はない |
| 長期的には持続しない | 症状は持続的 |
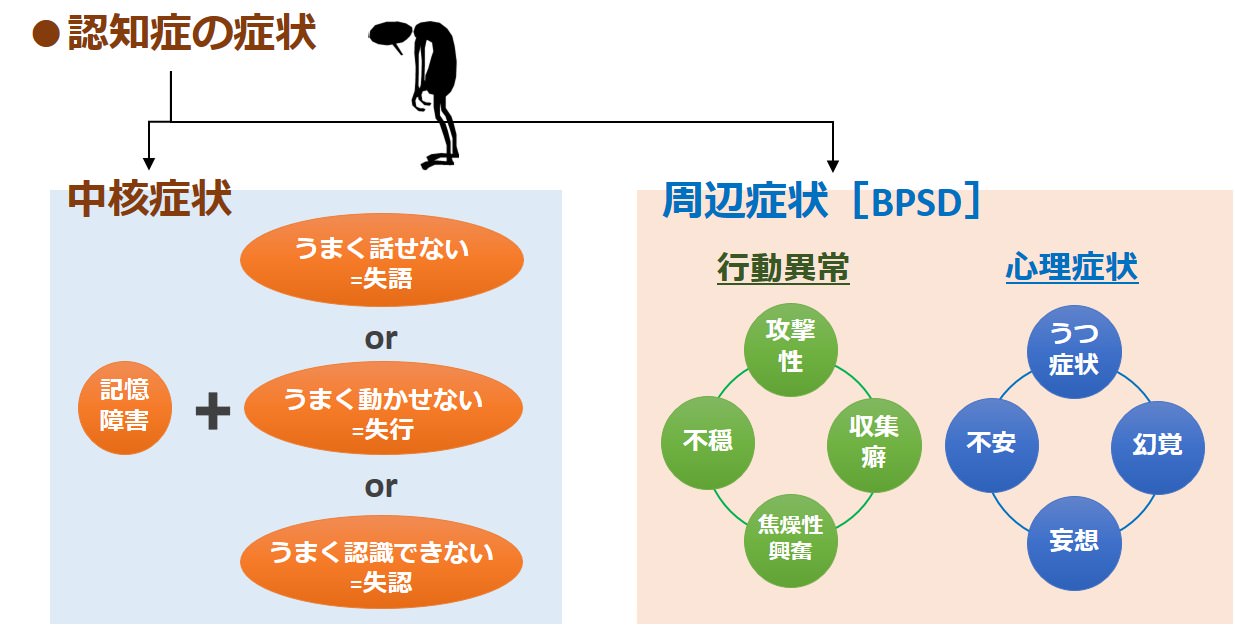
認知症患者は、記憶障害および、記憶以外の失語、失行、失認、遂行機能障害のいずれかを伴います。
さらに、認知症で問題になるのは、認知症に伴う行動異常と心理症状です。
この行動異常と心理症状を合わせてBPSD[behavioral and psychological symptoms of dementia]と言います。
BPSDの主な症状は、以下の通りです。
行動異常:攻撃性、不穏、焦燥性興奮、収集癖などです。
心理症状:不安、うつ症状、幻覚、妄想などです。
BPSD(行動異常と心理症状)は、認知症患者の約80%で見られる症状です。
介護施設や老人施設では、これらBPSDの症状で苦しんでいるのが現状です。
これらBPSDを抑制、改善するために、認知症薬が使用されます。
認知症薬は認知症のタイプや症状によって使い分けされます。
認知症のタイプは大きく3つに分けることができ、この3つが全体の約9割を占めています。
| アルツハイマー型 | レビー小体型 | 血管性 | |
|---|---|---|---|
| 原因 | βタンパクやタウタンパクという異常なタンパク質 | レビー小体という異常なタンパク質 | 脳梗塞や脳出血 |
| 脳の画像 | 脳の萎縮 | 萎縮は確認しづらい | 脳の壊死 |
| 男女比 | 女性に多い | 男性がやや多い | 男性に多い |
| 初期症状 | もの忘れ | 幻視、パーキンソン症状 | もの忘れ |
| 症状 | もの忘れ もの盗られ妄想 徘徊 |
幻視、妄想 うつ状態 パーキンソン症状 |
認知機能障害 手足のしびれ |
| 経過 | 徐々に進行 | 調子の上下を繰り返す | 原疾患による |
三大認知症:アルツハイマー型認知症[AD]
アルツハイマー型認知症[AD]の原因は、アミロイドβタンパク[老人斑]やタウタンパク[神経原線維変化]という異常なタンパク質によって脳の神経細胞が死んでしまうことです。
特に、記憶を担っている海馬部分が小さく萎縮しています。
徐々にですが認知機能が起きてきて、次のような場面に遭遇します。
- 食事はまだかと言われる
→食べたことを忘れてる - 同じことを何度も聞く
→不安が大きくなっている - 物が無くなった、盗られたと言い出す
→自分が忘れていることを受け入れられない - 料理が作れなくなる
→何が必要か?作り方がわからなくなる - 外出しようとする
→不安になり、落ち着きがなくなる
いずれの場合も、患者さんを否定してはいけません。
患者さんの話をしっかり聞き、不安感を取り除いてあげましょう!
ADの初期症状
アルツハイマー型認知症の初期症状の具体例をいくつか挙げておきます。
- 同じことを言う
- 同じものを買う
- 物をよくなくす
- 電気、ガスを消し忘れる
- 今どこにいるのかわからなくなる
- 料理の味付けが変わる
- お金を引き出すことができない
ADの薬物治療
ADでは、コリンエステラーゼ阻害薬やメマリー、抗うつ薬、抗精神病薬、抑肝散が主に使用されます。
うつや無気力の患者さんには、コリンエステラーゼ阻害薬を、イライラや興奮が強い患者さんにはメマリーを使用します。
BPSDに対しては、抑肝散、抗うつ薬、抗精神病薬といった順で使用を検討します。
三大認知症:レビー小体型認知症[DLB]
レビー小体型認知症[DLB]では、レビー小体という異常なタンパク質によって、神経細胞の脱落が見られます。
レビー小体の主成分は、α-シヌクレイン蛋白[αS]であり、不溶性の凝集体を形成しています。
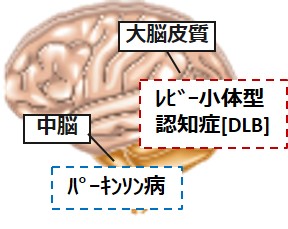
レビー小体が大脳皮質に多くできるとDLB、脳幹にある中脳に多くできるとパーキンソン病症状が現れます。
DLBの診断は、
- 認知機能の変動[記憶障害、見当識障害、注意障害]
- 幻視[部屋に人がいる、虫がいるなど]
- パーキンソニズム[すり足・小刻み歩行、腕の固縮など]
この3つのうち2つが揃っていれば、臨床診断されます。
DLBでは、次のような場面に遭遇します。
- 人物、小動物、物体が走り回っている、座っている
→幻視、錯視 - 筋肉のこわばり、ふるえ、前傾、左右に傾き
→パーキンソニズム - ぼーっとしている、無表情
→注意障害 - 時間・場所・季節がわからない
→見当識障害 - 寝ながら大声で寝言を言い、手足を動かす
→レム睡眠行動障害
しかし、このような症状は初期に現れないことも多くあるため、早期のDLBの診断は困難です。
DLBの可能性を考えながら、日々注意深く観察することが重要となります。
DLBの薬物治療
DLBでは、ドパミン系、ノルアドレナリン系、セロトニン系が障害されています。
そのため、コリンエステラーゼ阻害薬や抗コリン薬、抗パーキンソン病薬、抗精神病薬が主に使用されます。
しかし、それぞれ副作用によって他の認知症症状を悪化させることも考慮しなければなりません。
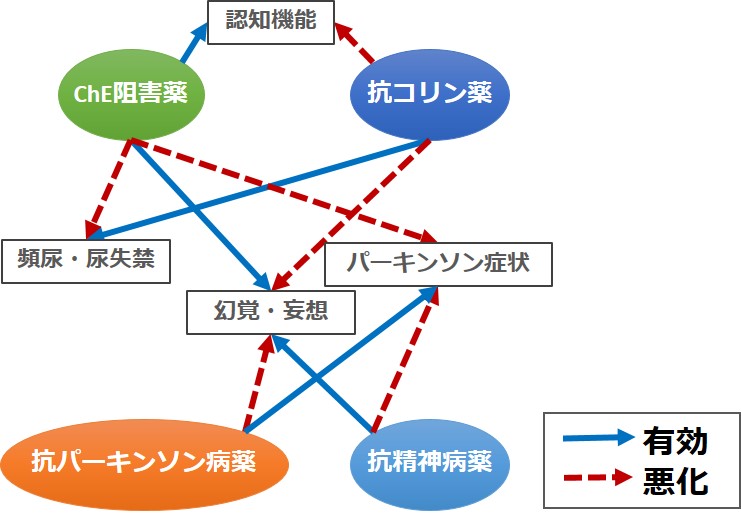
DLBの患者は、パーキンソン症状やREM睡眠行動異常の発現もあり、他の認知症患者に比べて転倒しやすいと言われています。
アルツハイマー型認知症[AD]患者の10倍転倒しやすいといった報告もあります。
[Imamura:J Neurol,2000,7(1)]
患者さんにとって何を優先して治療すべきかを考え、副作用の出現に気を付けながら薬物治療を行います。
三大認知症:血管性認知症[VaD]
血管性認知症[VaD]では、脳梗塞や脳出血などによって、神経細胞が損傷することで発症します。
軽度の記憶障害は起こりますが、理解力や判断力はしっかりしていたりします。
このような状態を「まだら認知症」と言います。
VaDでは、次のような場面に遭遇します。
- すごく落ち込んだと思ったら、ちょっとしたことで起こりだす
- 手足がしびれる
- 発語に時間がかかる[言葉が出てこない]
VaDでは、脳梗塞や脳出血の再発防止のために、高血圧や糖尿病、心疾患などの基礎疾患の治療を行います。
規則正しい生活をすることで、発症や進行の予防が可能です。


